Đây là bản dịch tiếng Việt từ bài báo “Tĩnh mạch hiển trước. Phần 4. Những lưu ý về lâm sàng và kỹ thuật trong điều trị tĩnh mạch hiển trước. Được xác nhận bởi Hiệp hội Tĩnh mạch và Bạch huyết Hoa Kỳ, Diễn đàn Tĩnh mạch Hoa Kỳ và Liên minh Tĩnh mạch Quốc tế”.
Tóm tắt
Bối cảnh
Quyết định điều trị dòng trào ngược trong tĩnh mạch hiển trước (ASV) nên dựa vào lâm sàng căn cứ trên việc đánh giá sự đóng góp của ASV đối với các triệu chứng và dấu hiệu của bệnh nhân. Khi đưa ra quyết định điều trị, cần xem xét các yếu tố về giải phẫu, lâm sàng và kĩ thuật để lên kế hoạch điều trị.
Phương pháp
Các tình huống lâm sàng đã được thảo luận bởi một nhóm chuyên gia và các yếu tố về giải phẫu, lâm sàng, và kĩ thuật điều trị phổ biến.
Kết quả
Các cân nhắc lâm sàng như khi nào thì cần điều trị cả tĩnh mạch hiển lớn (GSV) và ASV cùng một lúc, có nên điều trị ASV bình thường khi điều trị trào ngược của GSV, khi nào và bằng cách nào điều trị các búi giãn tĩnh mạch nhánh có liên quan. Nhận thức được các cân nhắc về giải phẫu, lâm sàng và kĩ thuật cho phép phát triển kế hoạch điều trị nhằm tối ưu hóa kết quả lâu dài ở bệnh nhân có trào ngược ASV.
Kết luận
Cuối cùng, kế hoạch điều trị phải được thảo luận, điều chỉnh để giải quyết tất cả các biến số này trong trên nguyên tắc lấy bệnh nhân làm trung tâm.
Giới thiệu
Bệnh tĩnh mạch mạn tính (CVD) thường là kết quả từ dòng trào ngược trong tĩnh mạch hiển lớn (GSV) và/hoặc tĩnh mạch hiển bé (SSV). Trào ngược tĩnh mạch hiển trước (ASV) là nguồn trào ngược phổ biến tiếp theo trong số các tĩnh mạch nông chi dưới, lên tới 22% ở các bệnh nhân được điều trị lần đầu tiên và xấp xỉ 1/3 số bệnh nhân đến khám sau điều trị suy giãn tĩnh mạch trước đó. Trong quá khứ, đã có một cuộc tranh luận về việc liệu ASV chỉ là một nhánh đơn thuần của GSV hay là một thân tĩnh mạch với đặc điểm lịch sử tự nhiên khác biệt, đòi hỏi các phương thức điều trị khác biệt hơn so với một nhánh tĩnh mạch. Hiểu biết về giải phẫu hiện nay cho thấy ASV là một thân tĩnh mạch với khoang hiển của riêng nó, tách biệt với GSV. Hơn nữa, các nghiên cứu gần đây cho thấy trào ngược trong ASV có thể trở nên tệ hơn, tiến triển sang những giai đoạn nặng hơn và tăng nguy cơ biến chứng, như là huyết khối tĩnh mạch nông. Nhận định về các biến thể giải phẫu và cân nhắc lâm sàng ở bệnh nhân có trào ngược ASV có thể tối ưu hóa kết cục điều trị và giảm nguy cơ tái phát. Mục đích của bài báo này là để xem xét khác biệt và thảo luận các trường hợp cụ thể với mục tiêu nâng cao sự hiểu biết về các yếu tố giải phẫu, kỹ thuật và các cân nhắc lâm sàng quan trọng trong việc lập kế hoạch điều trị cho bệnh nhân bị trào ngược ASV. Bài viết này là phần 4 trong loạt 4 phần, trong đó một nhóm các hiệp hội chuyên ngành khuyến nghị nên thay đổi thuật ngữ “tĩnh mạch hiển phụ trước” (AASV) thành “tĩnh mạch hiển trước” (ASV).
Phương pháp
Một nhóm các chuyên gia quốc tế, từ nhiều hiệp hội được tổ chức bởi Hiệp hội tĩnh mạch và bạch huyết Hoa Kỳ (AVLS), Liên minh quốc tế về Tĩnh mạch học (UIP) và Diễn đàn tĩnh mạch Hoa Kỳ (AVF) được giao nhiệm vụ xem xét y văn về giải phẫu và lâm sàng liên quan đến thuật ngữ “tĩnh mạch hiển phụ trước”. Các trường hợp phổ biến được trình bày và giải phẫu, lâm sàng, kĩ thuật điều trị được thảo luận và tập hợp trong bản thảo này. Sự chấp thuận của Hội đồng xét duyệt cho phép không cần sự đồng ý của bệnh nhân đối với nghiên cứu này.
Lưu ý về giải phẫu
Có 3 chú ý giải phẫu chính cần được lưu ý khi lập kế hoạch điều trị cho bệnh nhân có trào ngược ASV: (1) nguồn gốc trào ngược ASV từ bẹn hoặc vùng chậu; (2) đường đi từ nguyên ủy cho tới chỗ tận hết; và (3) hậu quả của các nhánh có liên quan đến dòng trào ngược ASV. Bất cứ sự kết hợp nào cua các yếu tố giải phẫu này đều đặt ra những thách thức khác nhau trong điều trị.
Ở hầu hết bệnh nhân, tận cùng của ASV ở điểm nối hiển – đùi (SFJ) gần với van trước tận (PTV) của GSV. Trong khoảng một nửa các trường hợp, trào ngược ASV hiện diện đồng thời với trào ngược GSV. Trong những ca này, khi điều trị cả GSV và ASV, bác sĩ sẽ cần đặt cannula riêng và lần lượt loại bỏ từng mạch một. Ít gặp hơn, ASV có thể tận cùng ở xa PTV. Khi ASV tận hết ở phía dưới PTV, có thể loại bỏ ASV bằng cách đóng GSV gần với SFJ hơn một chút. Tuy nhiên, tình huống thường gặp là ASV tận hết ở tại hoặc gần điểm tận hết của GSV, khiến cho khoảng cách an toàn (đến SFJ) là không đủ và sẽ cần phải tiến hành đặt cannula và loại bỏ cả hai mạch ASV và GSV.
Cần lưu ý rằng SFJ thường không phải là nguồn gốc của trào ngược trong ASV. Trong một phân tích, trào ngược từ SFJ vào ASV hoặc GSV được ghi nhận trong 87/221 ca (39%). Trong các ca còn lại, ASV trào ngược ở đoạn xa trong khi SFJ bình thường gặp trong 72 ca (32%) và trào ngược ASV có nguồn gốc từ những tĩnh mạch khác gặp trong 62/221 ca (28%). Trong số 62 ca trào ngược từ nguồn khác, với SFJ bình thường, nguồn từ khung chậu chiếm 27% (59/221), và tĩnh mạch thượng vị chiếm 1,4% (3/221). Tĩnh mạch thượng vị nông dẫn lưu vào SFJ mà hiếm khi đổ vào ASV. Khi SFJ bình thường và GSV hoặc ASV bị suy ở ngang mức họp lưu với tĩnh mạch thượng vị nông, tĩnh mạch này có thể là nguồn gốc chính của dòng trào ngược. Ngoài ra, trào ngược ASV có thể liên quan đến các tĩnh mạch của hạch bẹn cũng như các kết nối rộng rãi với tĩnh mạch ở vùng chậu hoặc các nhánh tĩnh mạch nông của thành bụng. Điều này có thể xuất hiện khi ASV ở tại SFJ có một thân chung với các nhánh vùng bẹn (như tĩnh mạch thượng vị nông, tĩnh mạch mũ chậu nông, hoặc cả hai). Trong việc lập bản đồ tĩnh mạch trước phẫu thuật, đây là những chi tiết giải phẫu rất quan trọng mà nhà phẫu thuật cần lưu ý, rằng họ có thể không tìm thấy kết nối hoặc dòng trào ngược đến từ SFJ.
Trong hầu hết các trường hợp suy ASV, dòng trào ngược lan truyền chếch xuống dưới tới các búi giãn ở mặt trước trong đùi, mặt ngoài gối và mặt ngoài cẳng chân. Điều này tương phản với trào ngược trong GSV thường truyền tới các búi giãn ở mặt trong đùi, gối và cẳng chân. Khi trào ngược trong GSV và ASV cùng hiện diện, các búi giãn ở ở đoạn giữa đùi và phía dưới có thể nhận máu từ cả hai thân tĩnh mạch hiển và tạo ra những búi giãn lớn ở trên đùi. Điều này có thể gây khó khăn cho bác sĩ khi thăm khám nếu muốn xác định rõ búi giãn tĩnh mạch phát triển nguyên phát từ GSV hay ASV. Trong trường hợp này, chỉ điều trị GSV, như yêu cầu của một số công ty bảo hiểm, mà không điều trị tĩnh mạch hiển trước có thể dẫn đến thất bại trong việc xử lý hoàn toàn các nhánh tĩnh mạch giãn.
Trong tất cả các trường hợp, một báo cáo siêu âm tĩnh mạch chi tiết về sự hiện diện của ASV và mối quan hệ của nó với các búi giãn tĩnh mạch gây triệu chứng là rất quan trọng cho kế hoạch trước phẫu thuật. Cũng nên biết rằng không phải tất cả các các nhánh tĩnh mạch giãn ở mặt ngoài đùi đều có nguồn gốc từ ASV. Trong một số trường hợp, những nhánh này có thể phát sinh từ dòng trào ngược của tĩnh mạch mũ đùi trước (ATCV), đám rối ngoài hoặc các nhánh xuyên bị suy ở tầng đùi. Ngay cả khi không có trào ngược GSV đi kèm, điều quan trọng là phải nhận ra rằng nguyên nhân có thể bắt nguồn từ bên trong. Do đó, trào ngược ASV có thể liên quan đến các nhánh trên đầu gối và giữa đùi chứ không chỉ đơn thuần ở mặt ngoài đùi.
Lưu ý về lâm sàng
Trào ngược đồng thời GSV và ASV, với các nhánh có triệu chứng
Một câu hỏi lâm sàng phổ biến khi cả GSV và ASV đều bị trào ngược là có nên điều trị đồng thời ASV với GSV ở lần thăm khám đầu tiên không? Một ví dụ được nêu trong Hình 1 trong đó các búi giãn ở giữa đùi xuất phát từ cả GSV và ASV và sẽ đòi hỏi phải loại bỏ cả hai để giảm triệu chứng của bệnh nhân một cách tối ưu (Hình 1). Việc loại bỏ GSV và/hoặc ASV phải là một quyết định lâm sàng dựa trên việc đánh giá xem tĩnh mạch nào gây ra các triệu chứng hiện tại. Khi có trào ngược đồng thời, ASV và GSV thường có thể được loại bỏ trong cùng một phiên điều trị. Cách tiếp cận lấy bệnh nhân làm trung tâm, trong đó lợi ích của bệnh nhân được xem xét trong kế hoạch điều trị, luôn được ưu tiên hơn. Trong hầu hết các trường hợp, ASV và GSV có thể được điều trị đồng thời, nhưng trong một số trường hợp, có thể lựa chọn điều trị từng tĩnh mạch riêng biệt.
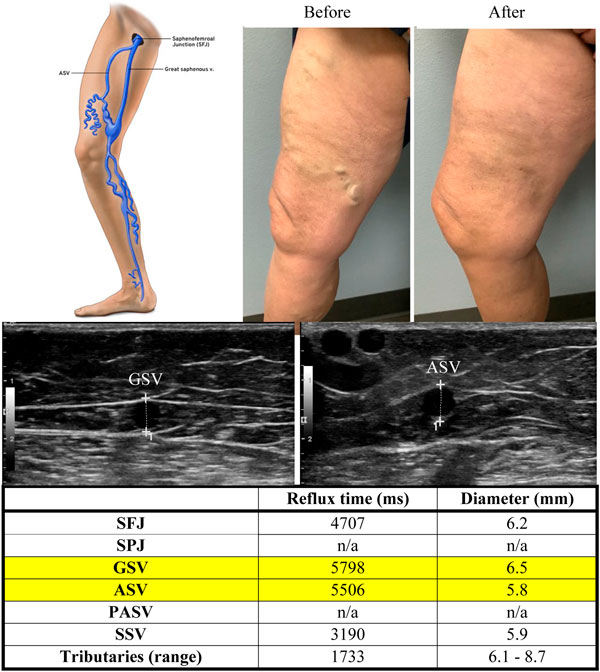
Trào ngược ASV đơn độc mà không có trào ngược GSV đoạn gần
Ở 18% bệnh nhân, trào ngược ASV (trong trường hợp không có trào ngược GSV) có thể là nguồn gốc duy nhất của các triệu chứng. Điều này có xu hướng xảy ra khi van trước tận của GSV hoạt động tốt, nhưng van tận bị suy và chuyển dòng trào ngược trực tiếp vào ASV. Trong ví dụ ở hình 2, bệnh nhân có GSV bình thường, suy ASV và lượng lớn các nhánh búi giãn tĩnh mạch nông ở mặt trước ngoài đùi.
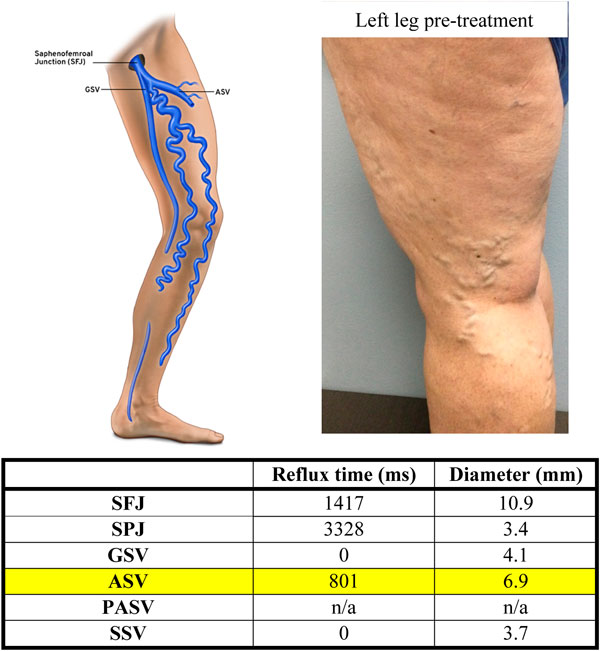
Khi ASV xuất hiện như là nguồn trào ngược duy nhất, việc chỉ điều trị ASV và không điều trị GSV là phù hợp. Đây là nguồn gốc gây tranh cãi vĩ một số hãng bảo hiểm ở Mỹ yêu cầu phải cắt bỏ GSV trước khi có thể nộp hồ sơ xin phê duyệt việc điều trị ASV sau đó. Yêu cầu này không được hỗ trợ bởi bất kì bằng chứng đã được công bố nào. Vì vậy, khi lập kế hoạch điều trị cho bệnh nhân bị trào ngược ASV đơn độc trong đó van trước tận bình thường, cùng với GSV không bị suy, tốt hơn hết là tránh cắt bỏ GSV một cách không cần thiết.
Một quy định khác của nhà chi trả bảo hiểm không có ý nghĩa lâm sàng là yêu cầu khi dòng trào ngược GSV và ASV cùng hiện diện thì GSV luôn phải được cắt bỏ trước khi điều trị tĩnh mạch hiển trước, chờ đợi 3 tháng và đánh giá lại các triệu chứng trước khi điều trị đợt 2 cho ASV. Một chính sách chung cho tất cả các bệnh nhân như vậy có thể làm tiêu hao nguồn lực một cách không cần thiết, lãng phí thời gian của bệnh nhân và có thể dẫn đến tái phát sớm hơn so với việc điều trị cả hai thân tĩnh mạch hiển cùng một lúc.
Trào ngược ASV với GSV ở đầu gần thiểu sản và GSV ở đầu xa bị suy
Đôi khi, chúng ta cần phải điều trị GSV đoạn xa do trào ngược đồng thời với ASV đoạn gần, và không điều trị GSV đoạn gần không bị trào ngược. Điều này xảy ra khi trào ngược phát sinh từ ASV chiếm ưu thế, GSV bị thiểu sản hoặc hoạt động bình thường từ đoạn 1/3 dưới đùi đến bẹn và hệ thống dẫn lưu tĩnh mạch cho GSV ở đầu xa kết nối với ASV bị suy. Trong trường hợp này, có thể cần phải loại bỏ ASV ở đùi và có thể cả GSV ở cẳng chân nhưng để lại không điều trị GSV ở đoạn không có trào ngược (hình 3).
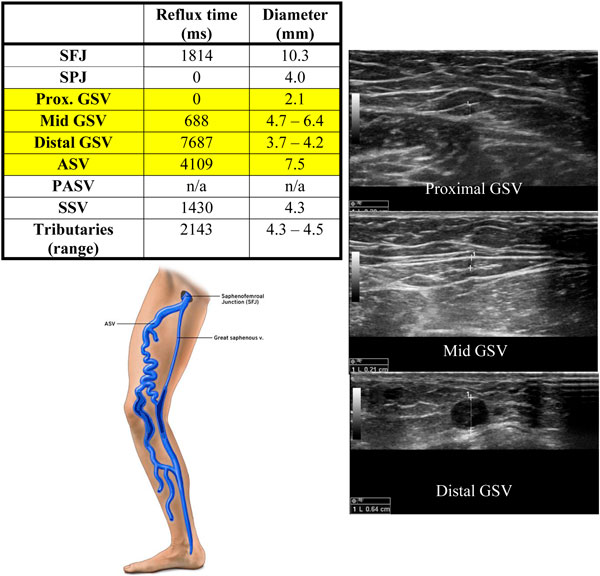
Có nên điều trị ASV bình thường khi điều trị GSV bị trào ngược?
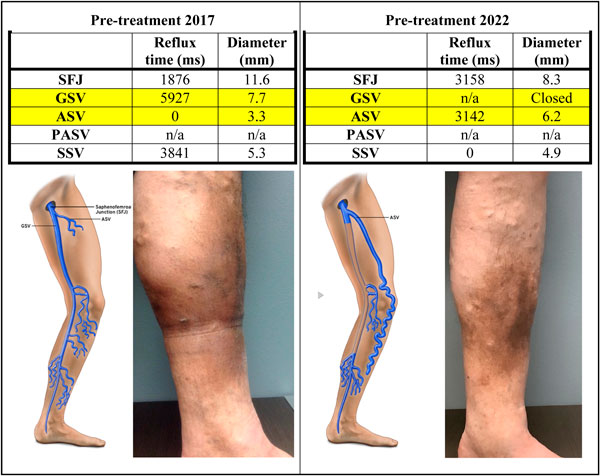
ASV là một trong những nguồn tái phát phổ biến nhất sau khi điều trị trào ngược GSV trước đó. Một ví dụ được trình bày trong hình 4 trong đó ASV ban đầu bình thường nhưng sau đó trở thành nguồn trào ngược tái phát sau khi điều trị GSV được 5 năm. Một số cuộc nghiên cứu đã công nhận rằng việc cắt bỏ ASV bình thường tại thời điểm cắt bỏ GSV sẽ làm giảm nguy cơ tái phát. Trong phiên bản Tiêu chí phù hợp (Appropriate use criteria – AUC) gần đây nhất, điều trị dự phòng ASV bình thường tại thời điểm điều trị GSV trào ngược, với mục tiêu giảm tái phát được coi là không phù hợp do thiếu bằng chứng. Do đó, điều trị tĩnh mạch hiển trước trong trường hợp không có trào ngược đáng kể nhằm mục đích giảm tái phát là không có chỉ định và có thể là nguyên nhân dẫn đến các khiếu nại cho bác sĩ của hãng bảo hiểm hoặc tổ chức chính phủ vì đã cung cấp dịch vụ y tế không có chỉ định và không phù hợp. Bệnh nhân nên được thông báo rằng đây có thể là nguyên nhân gây tái phát trong tương lai và họ cần được đánh giá lại nếu các triệu chứng quay trở lại.
Tác động của việc điều trị dự phòng đồng thời ASV đối với nguy cơ tái phát ở những bệnh nhân được can thiệp nhiệt GSV bị suy đang được nghiên cứu trong một thử nghiệm tiến cứu ngẫu nhiên (nghiên cứu SYNCHRONOUS) với 1150 bệnh nhân. Những nghiên cứu như thế này sẽ giúp xác định liệu có đủ bằng chứng để khuyến nghị phương pháp phòng ngừa như vậy nhằm giảm nguy cơ tái phát trong tương lai hay không.
Bệnh nhân có thể được hưởng lợi từ việc điều trị đồng thời các nhánh tĩnh mạch giãn tại thời điểm cắt bỏ thân tĩnh mạch
Điều quan trọng là bác sĩ điều trị phải đánh giá cẩn thận và xác định bất kỳ nhánh tĩnh mạch giãn nào trong quá trình đánh giá trước phẫu thuật và xem xét phương pháp điều trị thích hợp tại thời điểm cắt bỏ ASV. Một lựa chọn là điều trị ASV bị suy trước sau đó cho bệnh nhân khoảng thời gian để hồi phục, và chỉ điều trị các nhánh tĩnh mạch còn sót lại sau khoảng thời gian đó. Một cách khác là điều trị các nhánh tĩnh mạch đồng thời với việc loại bỏ ASV. Hướng dẫn của nhiều hiệp hội (Hiệp hội tĩnh mạch và bạch huyết Hoa Kỳ, Diễn đàn tĩnh mạch Hoa Kỳ và Hiệp hội phẫu thuật mạch máu) khuyến cáo nên loại bỏ thân tĩnh mạch trào ngược đồng thời với phẫu thuật cắt tĩnh mạch (phlebectomy) hoặc tiêm bọt gây xơ dưới hướng dẫn siêu âm (UGFS) (GSV và ASV Grade 1C; tĩnh mạch hiển phụ Grade 2C). Điều trị theo giai đoạn đối với các nhánh chỉ được đề xuất khi có lý do thuyết phục về giải phẫu hoặc y tế. Nên thảo luận với bệnh nhân để có thể xem xét hoàn cảnh và mong muốn của từng cá nhân khi xây dựng kế hoạch điều trị. Từ quan điểm dựa trên bằng chứng, có vẻ như việc điều trị sớm đồng thời các nhánh tĩnh mạch giãn có thể có lợi hơn là chờ xem liệu chúng có thoái lui theo thời gian hay không.
Giải quyết không hết các triệu chứng hoặc các nhánh tĩnh mạch giãn sau khi cắt bỏ ASV
Trong việc lập kế hoạch trước phẫu thuật và theo dõi sau điều trị, điều quan trọng là phải xem xét có thể có các nguồn khác ASV gây ra các búi giãn tĩnh mạch. Điều này thường xảy ra nhất ở vùng đùi trước và ngoài, nơi các tĩnh mạch nhánh kết nối với các nhánh xuyên vùng sau ngoài đùi và tĩnh mạch mũ đùi trước. Điều này có thể dẫn đến nhiều nhánh tĩnh mạch giãn không thể giải quyết đơn giản bằng cách điều trị trào ngược ASV và do đó có thể không giải quyết thỏa đáng vấn đề của bệnh nhân. Việc phân biệt giữa ASV và tĩnh mạch mũ đùi trước có thể khó khăn và đòi hỏi phải đánh giá lại kế hoạch điều trị khi hoàn tất cũng như điều trị bổ sung các nhánh tĩnh mạch giãn còn lại.
Lưu ý về kĩ thuật
Có một số lưu ý về kĩ thuật khi điều trị tĩnh mạch hiển trước. Ví dụ, khi điều trị đồng thời cả GSV và ASV, tĩnh mạch thứ hai có thể bị co thắt khi tĩnh mạch đầu tiên được điều trị, khiến cho việc đặt cannula trở nên khó khăn hơn. Việc đặt đồng thời hai cannula ngay từ ban đầu có thể giúp giảm nguy cơ này.
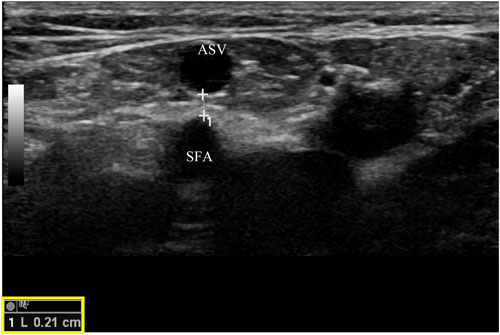
Một lưu ý khác là ở một số bệnh nhân có ASV giãn, tĩnh mạch có thể nằm rất gần với động mạch đùi nông (SFA), ngay tại hoặc xa bẹn (hình 5). Khi sử dụng kĩ thuật can thiệp nhiệt, cần phải đảm bảo khoảng cách an toàn giữa ASV và SFA, cũng như bơm một lượng thuốc tê đủ nhiều để tách hai mạch này ra xa nhau. Biến chứng thông động tĩnh mạch (AVF) đã được báo cáo trong một tình huống như thế này.
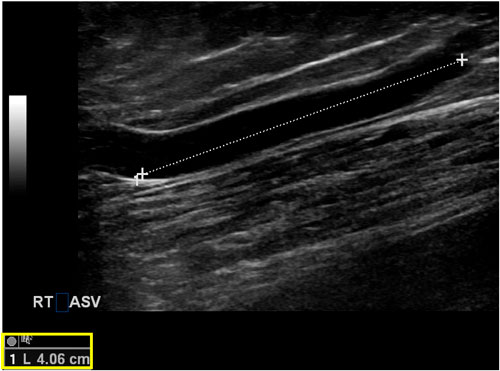
ASV thường ngắn hơn GSV và trong một số trường hợp, nó có thể quá ngắn để đặt cannula phục vụ quá trình can thiệp nội nhiệt. Ở các bệnh nhân béo phì, có thể khá khó khi xác định vị trí, đặt cannula và điều trị ASV vì nó có thể xuyên qua mạc hiển và trở thành một nhánh tĩnh mạch giãn ở ngay phía dưới nếp lằn bẹn, nơi khó có thể xác định dễ dàng bằng siêu âm để đặt kim và guidewire. Tumescent cũng có thể khá khó ở những bệnh nhân này. Khi ASV nằm trong khoang hiển, chiều dài của nó có thể ngắn hơn vùng phát nhiệt của dây đốt. Tùy theo nhà sản xuất, một dây đốt với vùng phát nhiệt rộng 2,5 đến 3 cm thường được sử dụng để đảm bảo rằng loại bỏ toàn bộ chiều dài của ASV mà không để da tiếp xúc với bức xạ sóng cao tần (hình 6). Trong những trường hợp này, các kĩ thuật tiếp cận không sinh nhiệt như keo sinh học (cyanoacrylate), tiêm xơ bằng bọt, hoặc hóa cơ học có thể là những lựa chọn bổ sung tốt. Ngoài ra, phẫu thuật thắt cao (high ligation) hoặc cắt bỏ tĩnh mạch đơn thuần cũng có thể được xem xét.
Kết luận
Trên đây là một số lưu ý về giải phẫu, lâm sàng và kĩ thuật khi lập kế hoạch điều trị cho bệnh nhân có trào ngược ASV có triệu chứng. Việc tính đến những điều này là rất quan trọng để đạt được kết quả lâm sàng tối ưu. Cuối cùng, cách tiếp cận lấy bệnh nhân làm trung tâm, không chỉ xem xét các đặc điểm giải phẫu và kỹ thuật mà còn cả các đặc điểm lâm sàng của bệnh nhân cũng như mục tiêu và giá trị mang lại cho bệnh nhân là rất quan trọng để đạt được kết quả tốt nhất.
Meissner M (MM); Boyle EM; (EB) Labropoulos N (NL); Caggiati A (AC); Drgastin R (RD); Suat Doganci (SD); and Gasparis A (AG).
Đọc thêm: [Dành cho bác sĩ] Đặc điểm giải phẫu tĩnh mạch hiển trước ở chi bình thường và suy giãn tĩnh mạch













